不眠症は、入眠障害や中途覚醒、早朝覚醒など睡眠に関する問題があり、日常生活に支障をきたす疾患です。
成人の3~4割が何らかの不眠症状を有しており、特に女性に多く、国民病ともいわれています。
また、加齢により症状は増加し、60歳以上では半数以上の方に認められています。
不眠症でお悩みの方の中には、
「不眠症って内科で診てもらえるのかな?」
「心療内科にかかっている人もいるけど、どっちに行くべきなのかな」
「そもそも不眠症で病院にかかるタイミングが分からない」
このような疑問や悩みをお持ちの方もいるでしょう。
眠りたいけど眠れないのは、体力的にも精神的にもつらいものがあります。しかし、いざ治療をしようと思うと、何科を受診すればよいか悩んでしまいます。
結論から言うと、不眠症は原因によって受診するべき診療科が異なります。ただ、かかりつけ医がある方に関しては、状況に応じて診てもらうことができるかもしれません。
自分自身である程度、原因を把握した上で適切な診療科にかかると、スムーズに治療が受けられるでしょう。
この記事を読むと、
- 自分はどの診療科を受診すればよいのか
- 不眠で受診するときのタイミング
- 不眠症の原因や治療法、自分でできる対処法
を知ることができます。
不眠症はめずらしい病気ではなく、身近にあるごく一般的な病気といえます。不眠症でお悩みの方は、ぜひ参考にしてみてください。
精神面が原因で不眠症が引き起こされている場合は心療内科

不眠症の原因がストレスやうつ病など精神的なものが要因と考えられる場合には、心療内科または精神科を受診しましょう。
- 理由は分からないがなかなか寝付けない
- もっと寝たいけど、朝早くに目が覚めてしまう
- 体はなんともないのに、夜間に目が覚めてしまう
このような症状がある場合、精神的要因が考えられるため、心療内科もしくは精神科を受診するようにしましょう。
心療内科や精神科で治療を受ける際に重要なのが「通院のしやすさ」です。定期的に医師のカウンセリングを受けたり、薬を処方してもらったりする必要があるからです。また自宅からの距離のほかに、病院の雰囲気や親しみやすさなど、自分に合った病院選びが重要です。
身体面が原因で不眠症が引き起こされている場合は内科

胸の息苦しさや頻尿など、身体的なものが不眠症の原因と考えられる場合には、内科を受診しましょう。
かかりつけの病院がある方は、かかりつけの医師へ相談してもかまいません。身体的な要因で不眠症が引き起こされているケースでは、原因疾患を治療するのが先決です。
また、薬の変更などで不眠症の症状が出たのであれば、薬の副作用によるものかもしれません。内科医やかかりつけの医師に相談して、薬剤調整をしてもらいましょう。
より専門的な治療を希望する場合は睡眠外来
「とにかく早く不眠症を治療したい」「自分では不眠の原因がはっきり分からない」という方は、睡眠外来がおすすめです。ただ、紹介状が必要なケースもあるため受診する際は事前に確認しておきましょう。
睡眠外来は、不眠症の患者さま専門の外来です。不眠症治療に詳しい医師が診察をしてくれるため、それぞれの症状に沿った治療が受けられます。
2023年7月時点で、日本睡眠学会専門医療機関に指定されている病院が全国に117機関あるため、気になる方は参考にしてください。
不眠症とは
不眠症は、わたしたちの身近にある、ごく一般的な疾患です。
不眠症に悩む日本人の約5%が睡眠薬を服用しています。
また、加齢により不眠症状は増し、60歳以上では半数以上の方に認められます。
不眠症には4つのタイプがあります。
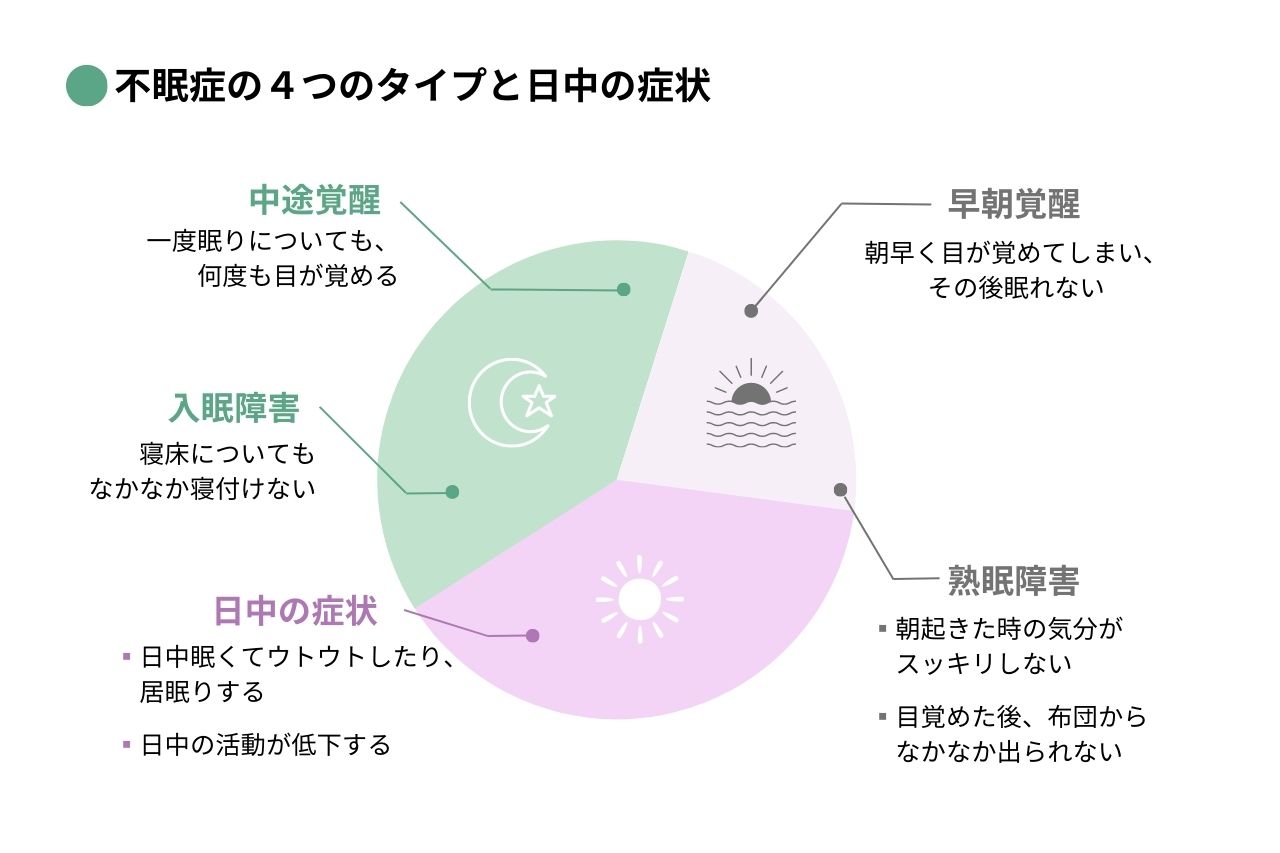
- 入眠障害(なかなか寝付けない)
- 中途覚醒(眠りが浅く、途中で何度も目が覚める)
- 早期覚醒(朝早く目が覚めて、二度寝ができない)
- 熟睡障害(ぐっすり眠った感じがしない)
日中に現れる不眠症の症状は以下の9つです。
- 疲労や不快感の出現
- 注意力や集中力、記憶力の低下
- 仕事や学業上のパフォーマンス低下
- 過度なイライラ
- 日中の眠気
- 活動性や衝動性、攻撃性の増加
- 意欲や活力、自発性の低下
- ミスや事故の増加
- 睡眠問題へのとらわれ
不眠症の主な原因5つ
不眠症はさまざまな原因によって引き起こされます。原因によって受診する診療科が異なるため、不眠症の治療を受けたい方は、自身で原因を探ることから始めてみましょう。
- こころの病気
- からだの病気
- 薬や嗜好品
- 生活リズムや住環境
- そのほかの要因
1つずつ順番に解説します。
1.こころの病気
不眠症の原因となるこころの病気として、ストレスやうつ病、統合失調症が挙げられます。
| ストレス | 神経質で真面目な性格の方は、ストレスの影響を受けやすく、不眠症になりやすい傾向にあります。 |
| うつ病 | うつ病の症状には気分の落ち込みや意欲の低下と共に、不眠症や過眠症があります。単なる不眠症と思っていたら実はうつ病の症状だったというケースもあります。 |
| 統合失調症 | 統合失調症は、自分の考えや気持ちをうまくまとめられなくなる疾患です。統合失調症の症状の1つに不眠症があります。 |
2.からだの病気
次に不眠症の原因となるからだの病気として、以下のような疾患があります。
| 心臓疾患 | 狭心症や虚血性心疾患などの心臓疾患では、夜間の息苦しさが現れる場合があります。夜寝られないどころか、生命に関わる可能性があるため、早めの受診が必要です。 |
| 呼吸器疾患 | 咳や喘息を症状とする呼吸器疾患では、息切れや呼吸困難に陥る場合があり不眠症の原因になります。 |
| 腎臓病や前立肥大症 | 腎臓病や前立肥大症の症状の1つである頻尿は、夜間に何度も尿意で目が覚めるため、まとまった睡眠時間の確保が難しくなります。 |
| 関節リウマチ | 関節リウマチは、免疫の異常により関節に炎症が起こる疾患です。関節の痛みや腫れのほかに、全身の倦怠感や微熱の症状があるため不眠の原因になります。 |
| 皮膚疾患 | アトピー性皮膚炎や皮脂欠乏性湿疹などの皮膚疾患は、眠れないほど全身にかゆみが現れる場合があります。 |
3.薬や嗜好品
日常的に服用している薬剤は、嗜好品も不眠の要因になります。
| 薬剤の副作用 | 降圧剤やステロイド剤の副作用には、不眠症状があるため注意が必要です。 |
| コーヒー エナジードリンク | コーヒーやエナジードリンクに含まれるカフェインには覚醒作用や利尿作用があります。そのため寝つきがわるくなったり、途中で目が覚めてしまう可能性があります。 |
| たばこ | たばこに含まれるニコチンは、リラックス効果がある一方、覚醒作用もあります。 |
4.生活リズムや住環境
生活のリズムや住む環境も不眠を招きます。
| 生活のリズム | 24時間社会といわれる現代は勤務形態もさまざまです。異動や転職によって生活のリズムが崩れると、睡眠のコントロールが難しくなり不眠に陥りやすくなります。 |
| 住環境 | 自動車や電車、飛行機の騒音や寝室の温度や湿度なども不眠の要因になります。 |
5.そのほかの要因
上記の原因以外に、不眠に大きく関わる要因が3つあります。
- 睡眠時無呼吸症候群
- レストレスレッグス症候群(むずむず脚症候群)
- ナルコレプシー
それぞれ解説します。
睡眠時無呼吸症候群
睡眠時無呼吸症候群は、眠りが浅くなるという問題のほかに、健康面において重大なリスクを伴うため、早急に対策が必要です。
睡眠時無呼吸症候群は、その名の通り睡眠中に呼吸が一時的に止まる疾患です。進行すると、呼吸が止まるたびに血液中の酸素濃度が下がるため、補おうとして目が覚めます。
目が覚めても再び眠れますが、深い眠りに入ると再び呼吸が止まるため、また目が覚めることを繰り返し、まとまった睡眠が取れないのです。
その結果、日中に強い眠気を感じ、集中力が低下してしまいます。さらに、睡眠時無呼吸症候群を放置すると、心筋梗塞や脳梗塞、生活習慣病のリスクが高まります。
睡眠時無呼吸症候群は、不眠の要因となるだけでなく、健康問題を引き起こす可能性があります。早期に発見し、適切な治療を開始することが非常に重要です。
レストレスレッグス症候群(むずむず脚症候群)
レストレスレッグス症候群(むずむず脚症候群)は、夜間に下肢を中心に通常と異なる感覚を起こし、睡眠を妨げる疾患です。
夕方から深夜にかけて脚がムズムズする、痛がゆい、じっとしていると不快などの症状が現れる疾患のため、なかなか眠りにつけない、または寝ている途中で目が覚めるなどの問題が生じます。
レストレスレッグス症候群は中年以降の女性に多く、鉄欠乏性貧血や腎不全、人工透析を受けている方にもよく見られます。通常の睡眠薬では効果がなく、パーキンソン病に使う薬が有効です。
レストレスレッグス症候群は、睡眠の質を損なう可能性があるため、専門の医療機関で医師による検査や治療が必要です。
ナルコレプシー
ナルコレプシーは、「睡眠発作」や「居眠り病」とも呼ばれています。時間や場所を問わず、1日に何回も居眠りをしてしまう症状が特徴です。
また、驚いたり大笑いしたりしたときに筋肉が急に弛緩する「情動脱力発作」や、睡眠時に幻覚を見る「入眠時幻覚」、体が一時的に動かなくなる「睡眠麻痺」など、ほかの睡眠障害には見られない特異な症状もあります。
ナルコレプシーの有病率は1万人あたり16〜18人とされ、日本人の有病率は世界で最も多いといわれています。発症年齢は10~20代前半が多く、14〜16歳がピークです。
ナルコレプシーは不眠に関連する疾患であり、生活全体に影響を及ぼす可能性があります。学業や仕事にも関わってくるため、十分な注意が必要です。
不眠症を放置してはいけない

不眠症は眠れなくてつらいだけではなく、放置すると身体やこころの健康にも影響を及ぼす可能性があるため、適切な治療が必要です。
慢性的な睡眠不足は、日中の眠気や集中力の低下、記憶力の低下を引き起こします。さらに、睡眠不足になると食欲を抑えるレプチンというホルモンの分泌を減少させ、逆に食欲を高めるグレリンの分泌を増やします。
その結果、食事量の増加を引き起こし、糖尿病や高血圧などの生活習慣病のリスクが高まるのです。
不眠症は眠れない症状だけでなく、心身の健康や機能に影響を及ぼします。不眠状態を放置するのは避け、早期の対策と治療が重要といえるでしょう。
不眠症の対処方法14選

不眠症には適切な治療が必要であることに加え、自分自身の行動や習慣を見直すと、改善効果が高まる可能性があります。以下の14項目を参考にしてください。
1.規則的な睡眠、生活リズムを整える
生活リズムを整えるために、できるかぎり毎日同じ時間帯に就寝するようにしましょう。
2.寝る前のルーティンをつくる
就寝する前段階として、寝る前のルーティンを決めておくと心が落ち着き、寝つきがよくなることがあります。好きな音楽を聴いたり、読書をしたりと寝る前の行動を習慣化してみましょう。
3.眠りやすい環境をつくる
個人によって眠りやすい環境はちがいますが、部屋を暗くしたり、エアコンで室温を調整するなど、眠りやすい環境づくりは大切です。アイマスクや耳栓などのアイテムもおすすめです。
4.体にあった枕を使用する
枕が高すぎたり低すぎたりすると、不自然な寝姿勢となるため睡眠の妨げになります。また、横向きで寝る時間が長い方は、抱き枕を使用するとリラックスできる場合もあります。
5.寝室は眠るためだけに使用する
眠る際は心身ともにリラックスする必要があります。そのため、食事や仕事、余暇時間は別の部屋を使用するのがよいでしょう。寝室は眠るためだけの部屋として活用しましょう。
6.無理に寝ようとしない
無理に寝ようとすると、逆に目が冴えてしまう場合があります。20分経っても寝つけないときは、起きて別の部屋で過ごし、眠たくなってから寝室に戻ってくるほうが効果的です。
7.運動する習慣をつける
運動はストレス解消効果や体への適度な疲労感を与えてくれます。運動不足の方は運動する習慣をつけましょう。ただし、就寝前の運動は逆に目が冴えてしまうため、日中の運動がおすすめです。
8.身もこころもリラックスする
リラックスできる趣味や作業があるとストレスの軽減につながります。お風呂で好きな動画を見たり、漫画を見たりするなど、1日のうちでリラックスできる時間を設けてみましょう。
9.寝る前は脳を休ませる
就寝する1時間前にはテレビやゲームをするのは控えましょう。脳が興奮すると寝つきがわるくなる恐れがあるため、脳を休ませる意識が大切です。
10.睡眠を妨げる飲食物を摂取しない
アルコールやカフェインを含む飲食物は睡眠の妨げになります。特にカフェインは、就寝する5〜6時間前に摂取するのは控えましょう。
11.空腹で寝られない場合は軽食をとる
空腹でどうしても眠れない場合は、軽食をとるのもよいでしょう。ただし、逆流性食道炎やそのほかの基礎疾患がある方は医師との相談が必要です。
12.時計を気にしすぎない
眠れないからといって時計を気にしすぎると、不安になって眠りが浅くなる場合があります。時間にとらわれないよう、時計の向きを変えるなどの工夫が必要です。
13.日中に太陽の光を浴びる
日中に太陽の光を浴びると、睡眠と覚醒のリズムがつきやすくなります。屋内で仕事をする機会が多い方も、昼休みに少し外を散歩するなどして、太陽の光を浴びるようにしましょう。
14.昼寝を控える
昼寝は日中の仕事効率が上がるため推奨されるケースもありますが、長時間の昼寝は夜間の睡眠を妨げる可能性があります。どうしても横になりたいときは、30分程度にとどめておくのがよいでしょう。
不眠の方が病院へいくタイミング

不眠症の治療を考えているときに、どのタイミングで病院にかかればよいか分からない方もいるのではないでしょうか。
基本的な考えとしては、日常生活に支障をきたしていると感じた時点で、受診をする必要があります。
そのほかの目安としては、前章にある14項目の対処方法を1週間ためし、効果を実感できなければ医師の診察を受けるようにしましょう。
不眠症の治療法

不眠症の治療方法は、大きく分けて薬物療法と非薬物療法の2種類があります。非薬物療法にはさらに認知行動療法があります。
以下で詳しく解説します。
薬を用いた治療
不眠症の薬物療法は、症状や原因によって使われる薬が異なります。不眠症を改善するためには、患者さま一人ひとりの状況に合わせた治療が大切です。
タイプ別の処方薬
不眠症の治療に用いられる薬は、不眠のタイプによって異なります。以下の表を参考にしてください。
| 適用する症状 | 代表的な薬 | 特徴 | 副作用と注意点 |
| 寝つきが悪い | トリアゾラム ゾピクロン | すぐに薬の効果が現れ、作用時間が非常に短い。 「寝付きが悪い」方に使われる。 | ・床につく直前に服用 ・アルコールとの併用は避ける |
| 熟眠障害 | 塩酸リルマザホン ロルメタゼパム | 薬の効果が早く現れ、熟眠障害の方に使われる。 | ・床につく直前に服用 ・アルコールとの併用は避ける |
| 中途覚醒 早朝覚醒 | エスタゾラム ニトラゼパム ニメタゼパム フルニトラゼパム | 薬の効果が出るまでに比較的時間がかかり、「中途覚醒」や「早朝覚醒」が見られる方に使われる。 | ・眠気、ふらつき、反射運動能力の低下に注意 ・服用中は車の運転や危険を伴う作業は避ける |
| 早朝覚醒 | 塩酸フルラゼパム ハロキサゾラム | 薬の効果がゆっくりと現れ、長い時間効く。 「早朝覚醒」のある方に使われる。 | ・眠気、ふらつき、反射運動能力の低下に注意 ・服用中は車の運転や危険を伴う作業は避ける |
薬物治療は不眠症に有効ですが、あくまで手段の1つです。薬だけに頼らずに、ストレスの管理や適度な運動、規則正しい生活習慣など日常生活の改善も心がけましょう。
睡眠薬をおそれる必要はない
睡眠薬を使用する際に、「薬の副作用が心配」「いつやめられるか不安」「日中の仕事に影響が出たらどうしよう」のような不安を感じる方も多いでしょう。
睡眠薬には確かに副作用がありますが、正しく服用すれば副作用が顕著に表れることはありません。また最近では副作用の少ない薬も開発されています。
医師の指示の下、適切に使用すれば悪影響は少ないため、おそれる必要はないでしょう。
医師に気持ちをはっきりと伝えることが大切ですが、むずかしい場合は病院を変えるのも1つの手です。
認知行動療法
認知行動療法は、生活習慣やストレスに焦点を当て、適切な睡眠習慣を取り戻す治療方法です。ただし、不眠症に対する認知行動療法は保険診療外となっており、治療できる病院も少ないです。
- 睡眠日誌(※)をつける
- 睡眠衛生について学ぶ
- リラクゼーション方法を学ぶ
- 睡眠パターンを取り戻す
※出典:睡眠日誌について|NCNP国立精神・神経研究センター
認知行動療法は上記の4つのステップでおこなわれます。不眠に対するさまざまな解決方法を身につけられるのがメリットです。しかし、効果が出るまでに時間がかかったり、治療を受けられる医療機関が少なかったりするのがデメリットです。
不眠症が悪化する前に専門の医療機関を受診しましょう

不眠症は日本の成人3〜4割の方が有病しているといわれる、ごく一般的な疾患です。不眠症で病院にかかる場合、不眠を引き起こしている原因によって受診する診療科が異なるため、以下を参考にしましょう。
- 精神面が原因で不眠症が引き起こされている場合は心療内科
- 身体面が原因で不眠症が引き起こされている場合は内科
また、「とにかく早く治したい」「不眠の原因が分からない」という方には不眠症を全般的にサポートしてくれる睡眠外来もおすすめです。
不眠は日常生活に影響が出るだけではなく、慢性化すると生活習慣病に発展する場合があります。
心身の不調が悪化する前に、まずは一度、専門の医療機関を受診するようにしましょう。
参考サイト・文献
・NCNP病院|国立精神・神経医療研究センター「気分障害に併存する睡眠障害」
・NCNP病院|国立精神・神経医療研究センター「当院の睡眠障害外来について」
・一般社団法人日本睡眠学会「日本睡眠学会専門医療機関 117機関 2023年7月1日現在」
・厚生労働省e-ヘルスネット「不眠症」
・公益社団法人日本精神神経学会「統合失調症の不眠治療-抗精神病薬は不眠治療に有用か-」
・一般社団法人日本リウマチ学会「関節リウマチ(RA)」
・岡島義「不眠の科学」不眠の認知行動療法実践マニュアル
・NPO法人日本ナルコレプシー協会「ナルコレプシー(居眠り病)はこんな病気」
・国立精神・神経医療研究センター精神保健研究所「不眠症」
・精神保健研究所55号_71-78「不眠症に対する認知行動療法」